Nome de etimologia grega (Haemos = sangue, Rhoos = derramar) já citada por Hipócrates na antiguidade, as hemorroidas seriam estruturas vasculares que teriam a função de eliminar os “maus humores” do organismo através dos múltiplos episódios de sangramento. Sabe-se hoje que as hemorroidas são coxins vasculares submucosos normais presentes no canal anal e que não produzem sintomas. Contribuem com cerca de 15 a 20% para a continência fecal (1) (2), não sendo, portanto, “veias varicosas”. O termo “doença hemorroidária” deve ser aplicado no momento em que haja a deterioração do tecido de sustentação e os sintomas se tornem presentes.
Motivo de muita controvérsia devido à grande disparidade da metodologia empregada, estima-se que a doença hemorroidária afete mais de 1 milhão de americanos por ano (3), sendo a prevalência estimada em 4,4% na população em geral (4).
No Brasil os dados são pouco precisos. Pode ocorrer em ambos os sexos, com pico entre os 40 e 50 anos, sendo raro em crianças e antes dos 20 anos.
CAUSAS
A doença hemorroidária é considerada uma patologia multifatorial. Contribuem diretamente para sua ocorrência fatores como a hereditariedade, a gestação, obstipação intestinal crônica com esforço evacuatório, diarreia crônica, nutrição, exercícios físicos que exijam muito esforço, alguns tumores pélvicos, e algumas condições clínicas como a insuficiência cardíaca e a cirrose hepática.
SINTOMAS E DIAGNÓSTICO
O sintoma mais comumente referido nos casos da doença hemorroidária é o sangramento anal, principalmente após as evacuações, associadas ou não ao esforço para exoneração fecal. Dor geralmente não compõe o quadro clínico, a não ser na vigência de trombose ou ulceração local. Também são relatadas queixas como saída da hemorroida pelo canal anal, presença de muco, sensação de evacuação incompleta, dificuldade para higiene local e/ou dermatite perianal.
O diagnóstico dispensa exames complementares, sendo o exame físico a etapa principal no diagnóstico.
TRATAMENTO
O tratamento da doença hemorroidária evoluiu nos últimos 20 anos se tornando cada vez menos invasivo e não-ablativo, isto é, menos agressivo e sem a necessidade de cortes. No entanto, quando a doença está em seu estágio avançado, a cirurgia é indiscutivelmente a melhor opção.
Novas técnicas cirúrgicas foram desenvolvidas, como a hemorroidopexia e a desarterialização. O tratamento ideal deve ser customizado e ter como foco manter a anatomia e fisiologia do intestino, ser eficaz a longo prazo, possuir baixo risco de complicações, ser minimamente invasivo, possibilitar o retorno precoce ao trabalho e melhorar a qualidade de vida do paciente.
Podemos dividir o tratamento em três categorias principais:
1) Medidas conservadoras : dieta, hábitos e pomadas locais;
2) Procedimentos ambulatoriais não cirúrgicos;
3) Tratamento cirúrgico.
O tratamento ideal será orientado pelo médico após a avaliação clínica.
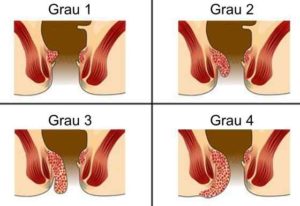
Imagem Ilustrativa. Fonte: ASCRS